
原发性眼内淋巴瘤(PIOL)是罕见的高度恶性非霍奇金淋巴瘤,主要眼部是玻璃体混浊和视网膜下浸润灶,因其与很多眼内疾病类似,常被称为"伪装综合征"。Inami教授报道了一例初诊为陈旧性玻璃体出血并进行PPV,但术中怀疑原发性眼内淋巴瘤并行活检,包括细胞学检查、IL-10/IL-6比值和免疫球蛋白重链(IgH)基因重组,最终明确诊断,下面就随小编一起来看一下吧!
病例回顾
患者女,77岁,主诉“左眼视力下降1月”。
既往史:皮肌炎、糖尿病和右腮腺肿瘤,使用泼尼松龙(6 mg/天)和他克莫司(2 mg/天)水合物治疗了3年。
查体:右眼0.1,左眼指数,眼压正常,裂隙灯检查双眼4级核性白内障,左眼KP和棕褐色玻璃体混浊。眼底镜检查左眼因黄棕色玻璃体混浊,视神经乳头模糊可见,余细节尚不清楚。
B超:左眼视网膜表面有相对致密的玻璃体混浊和膜状物质。
第一次手术术中
视网膜脱离+视网膜前膜状组织
此时接诊医生判断玻璃体混浊为陈旧性玻璃体出血所致,于是进行晶状体联合玻璃体切除术,术中发现除上方周边部分外,几乎全部视网膜脱离,未发现视网膜裂孔,且在视网膜表面发现大量薄膜状组织,外科医生怀疑是原发性眼内淋巴瘤,并进行了活检。收集周边部玻璃体,通过人工裂孔收集视网膜下液。
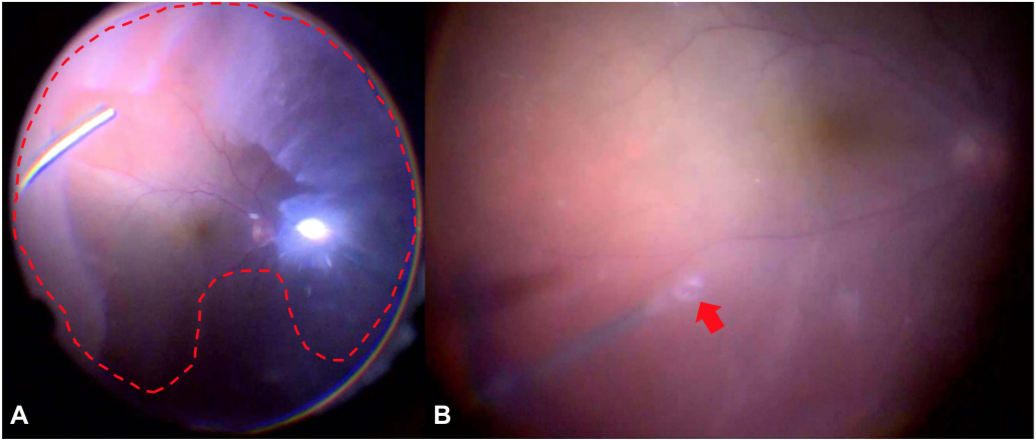
图1(A)术中眼底图像显示部分切除的玻璃体混浊,手术前被认为是陈旧性玻璃体出血。弥漫性浅层渗出性视网膜脱离(红色虚线)。(B) 术中图像显示人工裂孔(红色箭头),通过该裂孔收集视网膜下液以防止与其他液体混合。
第二次手术
消除视网膜下液
由于视网膜下液稍有增加并累及黄斑(图2A和C),因此再次进行了PPV以消除视网膜下液。术后眼底自发荧光未见明显异常,荧光素和吲哚青绿血管造影未见渗漏,视网膜下典型浸润灶位置不明。
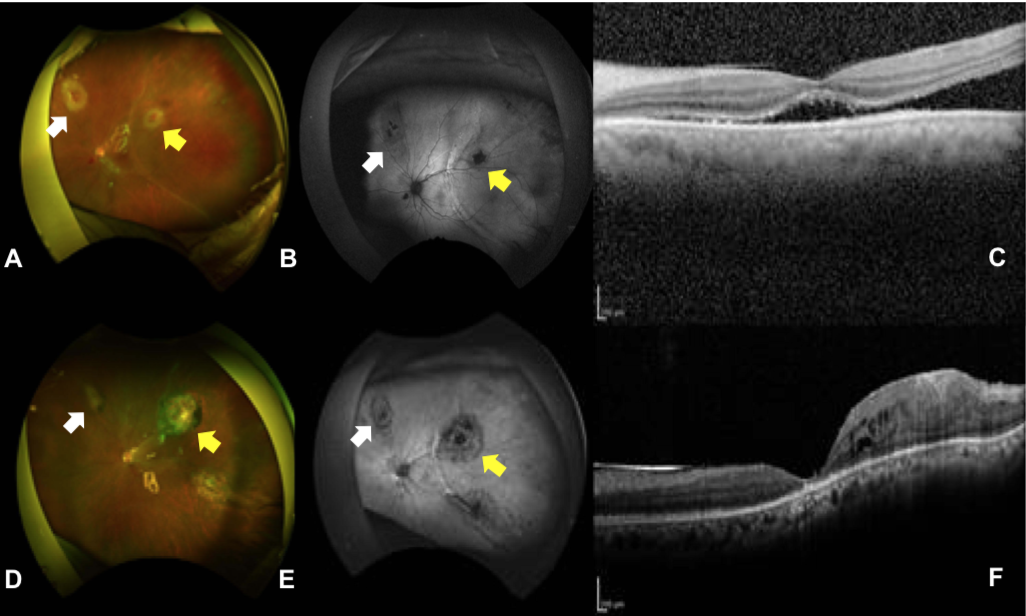
图2左眼的眼底照片(A和D)、眼底自体荧光图像(B和E)和光学相干断层图像(C和F)。上排:第一次PPV术后的图像显示,颞侧仍有视网膜脱离累及黄斑区。视力为0.04。下排:第二次PPV术后未见视网膜脱离,黄斑外层萎缩,视力为0.3。黄色箭头显示医源性视网膜裂孔,进行了视网膜下液活检。白色箭头显示医源性视网膜裂孔,进行了视网膜下条带活检。
活检结果及全身检查
视网膜下液细胞学检查:III级。
视网膜下液IL10/IL6比值:较低<1.0
视网膜下液IgH基因重排:单克隆阳性。
头部增强MRI或PET-CT均未发现阳性结果,诊断为原发性眼内淋巴瘤。
本病例的主要症状为玻璃体混浊和渗出性视网膜脱离,使用视网膜下液进行IgH基因重组检测有助于诊断。
在各种检测中,视网膜下液样本的细胞学和细胞因子检测结果可能比玻璃体样本更敏感。


